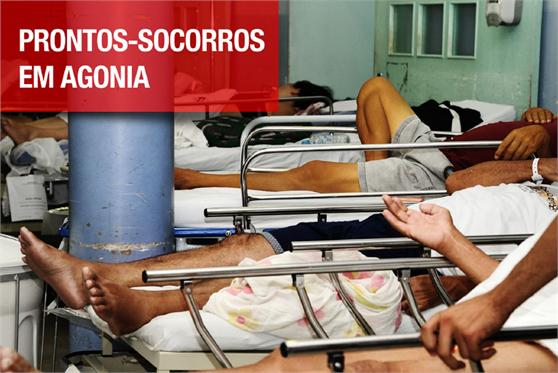
Após fiscalização de 71 prontos-socorros (PS), o Conselho Regional de Medicina do Estado de São Paulo (Cremesp) constatou que a maioria desses serviços tem pacientes em macas nos corredores, não consegue transferir doentes, está com suas equipes médicas incompletas e boa parte não conta com chefia de plantão nem médico diarista.
Após fiscalização de 71 prontos-socorros (PS), o Conselho Regional de Medicina do Estado de São Paulo (Cremesp) constatou que a maioria desses serviços tem pacientes em macas nos corredores, não consegue transferir doentes, está com suas equipes médicas incompletas e boa parte não conta com chefia de plantão nem médico diarista.
Além disso, faltam materiais e estrutura adequada nas salas de emergência, há deficiências na triagem e na classificação de risco na entrada de pacientes.
O Cremesp avaliou 71 serviços de urgência e emergência do Estado, de fevereiro a abril de 2013, incluindo os principais prontos-socorros com atendimento pelo Sistema Único de Saúde (SUS).
As conclusões do levantamento revelam falhas graves dos serviços de urgência e emergência, que colocam a população em risco e não oferecem aos médicos condições mínimas e adequadas de trabalho.
“Esse cenário é decorrente da falta de políticas públicas de saúde eficientes dos governos federal, estadual e municipal, do subfinanciamento do SUS e da escassez de recursos humanos, que está relacionada às condições precárias de trabalho e à ausência de plano de carreira de Estado”, afirma o presidente do Cremesp, Renato Azevedo Júnior.
“O levantamento identificou uma enorme deficiência nos serviços, gerando insatisfação no médico e desassistência ao paciente”, diz Ruy Tanigawa, coordenador do Departamento de Fiscalização do Cremesp.
“Os resultados serão agora encaminhados ao Ministério da Saúde, à Secretaria de Estado da Saúde e às secretarias municipais das cidades que fizeram parte da pesquisa”, diz Azevedo. “O Conselho cumpriu sua função de fiscalização, mostrando a realidade dos serviços. Cabe agora às autoridades competentes encontrar solução para os problemas que estamos apontando”, afirma.
Principais números do levantamento em 71 prontos-socorros (PSs)
➜ 57,7% dos PSs têm macas com pacientes nos corredores
➜ 66,2% dos PSs relatam dificuldade de encaminhar pacientes para
outros serviços de referência
➜ 57,7% dos serviços vistoriados estão com equipes médicas incompletas
➜ 28,2% das salas de emergência estão inadequadas
➜ Em 59,2% das salas de emergência falta algum tipo de material
➜ Em 46,5% dos serviços não há chefia de plantão nem médico diarista
➜ Em 32,4% dos PSs não é feita a triagem com classificação de risco
➜ Em 6,1% dos PSs não existem UTIs, nem no local nem em
outro serviço referenciado.
Relação dos 71 serviços vistoriados, por ordem alfabética das cidades onde se encontram. Na frente de cada pronto-socorro está indicada a natureza do gestor responsável, se pública, privada contratada ou filantrópica. Também estão assinalados aqueles PSs administrados por Organizações Sociais (OS).
Hospital Municipal Waldemar Tebaldi Americana
Santa Casa de Araçatuba
Santa Casa de Araraquara
Pronto Socorro Municipal Assis
Santa Casa de Barretos
Hospital Estadual de Bauru
Pronto Socorro Municipal Central de Bauru
Hospital de Clínicas de Botucatu
Hospital Universitário São Francisco Bragança Paulista
Santa Casa de Bragança Paulista
Hospital de Clínicas da Unicamp Campinas
Hospital Municipal Mario Gatti Campinas
Hospital PUC Campinas
Santa Casa de Franca
Hospital Santo Amaro Guarujá
Complexo Hospitalar Padre Bento Guarulhos
Hospital Municipal de Urgências Guarulhos
Pronto Socorro Municipal de Itanhaém
Santa Casa de Jaú
Hospital São Vicente de Paulo Jundiaí
Santa Casa de Limeira
Hospital de Clínicas de Marília
Santa Casa de Marília
Hospital de Clínicas Radamés Nardini Mauá
Santa Casa de Mauá
Santa Casa de Mogi das Cruzes
Hospital Municipal Antonio Giglio Osasco
Hospital Regional de Osasco
Hospital Regional do Vale do Ribeira Pariquera Açu
Santa Casa de Piracicaba
Hospital Municipal Irmã Dulce Praia Grande
Hospital Regional de Presidente Prudente
Santa Casa de Presidente Prudente
Hospital São João Registro
Fundação Hospitalar Santa Lydia Ribeirão Preto
Santa Casa de Ribeirão Preto
Centro Hospitalar Municipal de Santo André
Hospital Guilherme Álvaro de Santos
Santa Casa de Santos
PS Municipal de São Bernardo do Campo
Hospital Escola Municipal Horácio Carlos Panepucci São Carlos
Santa Casa de São Carlos
Hospital Municipal de São José dos Campos
Santa Casa de S. José do Rio Preto
Casa de Saúde Santa Marcelina
Conjunto Hospitalar do Mandaqui São Paulo
Hospital Arthur Ribeiro de Saboya – Jabaquara São Paulo
Hospital Alexandre Zaio – Vila Nhocuné São Paulo
Hospital Alípio Corrêa Neto – Ermelino Matarazzo São Paulo
Hospital Benedito Montenegro – Jardim Iva São Paulo
Hospital Cármino Caricchio – Tatuapé São Paulo
Hospital Fernando Pires da Rocha – Campo Limpo São Paulo
Hospital Geral do Grajaú São Paulo
Hospital Geral Manoel Bifulco – São Mateus São Paulo
Hospital Geral de Pedreira São Paulo
Hospital Geral Vila Nova Cachoeirinha São Paulo
Hospital Heliópolis São Paulo
Hospital Ignácio Proença de Gouveia – João XXIII São Paulo
Hospital Infantil Menino de Jesus São Paulo
Hospital José Soares Hungria – Pirituba São Paulo
Hospital Geral Santa Marcelina – Itaim Paulista São Paulo
Hospital Vereador José Storopolli – Vila Maria São Paulo
Hospital do Servidor Público Municipal São Paulo
Hospital Tide Setubal – São Miguel São Paulo
Hospital Professor Waldomiro de Paula – Itaquera São Paulo
Pronto Socorro Municipal Balneário São José São Paulo
Santa Casa de Santo Amaro São Paulo
Crei – Centro de Referência e Emergência de São Vicente
Conjunto Hospitalar de Sorocaba
Santa Casa de Sorocaba
Hospital Regional do Vale do Paraíba Taubaté
Em Marília os hospitais avaliados pelo Cremesp foram Santa Casa de Marília e Hospital das Clínicas.
Em defesa do SUS.
A TV Globo visitou o Pronto-Socorro do Hospital das Clínicas de Marília.
Em defesa de Saúde Pública com universalidade, integralidade e equidade para todos !