Seminário apresentando pelos alunos David Claro, Ana Caroline Ramires Ramos e Bruna A. Nalin durante estágio no Ambulatório de Cefaleia – Ambulatório Mario Covas – da Faculdade de Medicina de Marília- disciplinas Neurologia e Educação em Ciências da Saúde.
Seminário apresentando pelos alunos David Claro, Ana Caroline Ramires Ramos e Bruna A. Nalin durante estágio no Ambulatório de Cefaleia – Ambulatório Mario Covas – da Faculdade de Medicina de Marília- disciplinas Neurologia e Educação em Ciências da Saúde.
A dor de cabeça é uma das queixas mais frequentes na prática médica do dia a dia e constitui um importante problema de Saúde Pública no mundo inteiro.
Estima-se que mais da metade da população apresenta algum tipo de cefaleia em alguma fase da vida. Esse tipo de queixa constitui uma das causas mais frequentes de absenteísmo, de sorte que seu impacto socioeconômico é muito grande.
Nas últimas décadas houve avanços significativos no estudo das cefaleias, principalmente no que tange a sua sistematização, aos mecanismos fisiopatológicos, fatores etiológicos e à abordagem terapêutica.
As cefaleias podem ser desdobradas em primárias e secundárias, sendo a enxaqueca (ou migrânea) uma das cefaleias primárias mais frequentes.
Conceito
A enxaqueca é uma forma de cefaleia crônica primária que pode ser definida como uma reação neurovascular anormal que ocorre num organismo geneticamente vulnerável e que se exterioriza, clinicamente, por episódios recorrentes de cefaleia e manifestações associadas que geralmente dependem de fatores desencadeantes.
Essa definição, embora incompleta, tem o mérito de incorporar dois fatores fundamentais da enxaqueca: o endógeno(genético) e o exógeno(ambiental). Quando ocorre a conjugação desses fatores pode exteriorizar-se a crise enxaquecosa.
Embora a enxaqueca seja um quadro crítico, em certos pacientes ela pode ser mais abrangente configurando o chamado episódio enxaquecoso que evolui em cinco fases: sintomas premonitórios, aura, fase álgica (cefaleia e manifestações associadas), resolução da fase álgica e quadro pós-crítico ou de recuperação.
A crise simplesmente resuma-se à aura, à fase álgica e à fase de resolução.
O caráter genético da enxaqueca é inquestionável embora em muitos casos seja ainda impreciso. O histórico familiar da enxaqueca muitas vezes constitui um pré-requisito para o diagnóstico. A frequência do quadro enxaquecoso em algumas famílias sugere uma transmissão do tipo dominante. A frequência da enxaqueca em gêmeos idênticos é maior do que em gêmeos fraternos.
Algumas formas de enxaqueca, como a enxaqueca hemiplégica familiar (EHF), têm alguns aspectos genéticos já bem definidos. Em 50% a 60% das famílias estão envolvidos um gene denominado CACNA 1 A ( alfa 1 A subunidade P/Q de um canal de cálcio voltagem dependente) mapeado no cromossomo 19.
Em algumas doenças, como a MELAS e o CADASIL, nas quais o quadro enxaquecoso pode estar associado, padrões genéticos bem definidos já estão descritos.
Algumas formas de enxaqueca não têm um padrão genético estabelecido e podem obedecer a mecanismos multifatoriais e dependem de uma heterogeneidade genética.
Os fatores exógenos ou ambientais podem atuar como desencadeantes da crise.
São diversificados e entre os principais podem ser mencionados: distúrbios emocionais (ansiedade, depressão, irritabilidade), modificações do ciclo vigília-sono (excesso ou privação de sono), ingestão de determinados alimentos (chocolate, queijos maturados, produtos defumados, uso de glutamato monossódico, presença de conservantes químicos em certos alimentos), ingestão de bebidas alcoólicas (principalmente vinho tinto), jejum prolongado, modificações hormonais (menstruação, uso de anticoncepcionais, reposição hormonal), exposição a odores fortes e penetrantes (perfumes, gasolina, creolina), exposição a estímulos luminosos intensos e/ou intermitentes, exercícios físicos intensos ou prática esportiva, viagens aéreas longas, altitudes elevadas, movimentos de aceleração da cabeça.
A importância de alguns desses fatores pode ser superestimada pelo paciente, razão pela qual devem ser avaliados com muita prudência e juízo crítico pelo neurologista.
Idade, sexo e frequência
A enxaqueca costuma ter início na infância, adolescência ou nos primórdios da idade adulta, embora possa ocorrer em períodos mais tardios da vida.
O pico de prevalência é atingido entre os 30 e 45 anos.
No período pré-pubertário há ligeira predominância nos meninos, entretanto, após esse período, há nítida predominância no sexo feminino. A enxaqueca é altamente prevalente e estima-se que atinja 12% da população, sendo mais frequente na mulher na razão de 3:1.
Formas clínicas
A International Headache Society (IHS) reconhece vários subtipos de enxaqueca (Tabela 1), sendo os dois principais a enxaqueca sem aura e a enxaqueca com aura.
Tabela 1. Formas Clínicas de Enxaqueca com o respectivo
CID10-(Classificação Internacional de Doenças)
[G43] Migrânea
1.1 [G43.0] Migrânea sem aura
1.2 [G43.1] Migrânea com aura
1.2.1 [G43.10] Aura típica com cefaleia migranosa
1.2.2 [G43.10] Aura típica com cefaleia não migranosa
1.2.3 [G43.104] Aura típica sem cefaleia
1.2.4 [G43.105] Migrânea hemiplegica familiar (MHF)
1.2.5 [G43.105] Migrânea hemiplegica esporádica
1.2.6 [G43.103] Migrânea do tipo basilar
1.3 [G43.82] Síndromes periódicos da infância comumente precursores de migrânea
1.3.1 [G43.82] Vômitos cíclicos
1.3.2 [G43.820] Migrânea abdominal
1.3.3 [G43.821] Vertigem paroxística benigna da infância
1.4 [G43.81] Migrânea retiniana
1.5 [G43.3] Complicações da migrânea
1.5.1 [G43.3] Migrânea crônica
1.5.2 [G43.2] Estado de mal migranoso
1.5.3 [G43.3] Aura persistente sem infarto
1.5.4 [G43.3] Infarto migranoso
1.5.5 [G43.3] +[G40.x ou G41.x]
1.6 [G43.83] Provável migrânea
1.6.1 [G43.83] Provável migrânea sem aura
1.6.2 [G43.83] Provável migrânea com aura
1.6.5 [G43.83] Provável migrânea crônica
Quadro clínico
A enxaqueca sem aura é a mais frequente na prática clínica e representa aproximadamente 70% das formas apresentadas.
Pode ser definida como cefaleia idiopática, recorrente, manifestando-se por crises com duração de 4 a 72 horas.
Do ponto de vista clínico, a dor costuma apresentar, localização unilateral, qualidade pulsátil, intensidade variável (moderada ou forte), sendo exacerbada pelas atividades físicas de rotina.
Os critérios para a caracterização da crise enxaquecosa exigem a presença de pelo menos uma das manifestações associadas (náusea e ou vômito, fotofobia e fonofobia).
O diagnóstico de enxaqueca exige que o paciente tenha no mínimo, cinco crises que preencham os critérios considerados.
A enxaqueca com aura é menos frequente e representa aproximadamente de 20% a 30% das formas clínicas de enxaqueca.
Existência de pelo menos duas crises com as características descritas acima.
Essa forma é caracterizada pela presença de aura que se exterioriza por manifestações neurológicas reversíveis que sinalizam comprometimento do córtex cerebral ou do tronco encefálico.
A aura costuma durar de 5 a 20 minutos, mas pode chegar a uma hora.
A crise enxaquecosa tem início com a aura (precedida ou não por uma fase prodrômica) e sucedida ou interpenetrada pela fase álgica, que se instala nos minutos subsequentes, geralmente de 15 a 20 minutos após o início da aura.
A aura pode ser visual (a mais frequente), sensitiva, motora ou ser traduzida por distúrbios de linguagem.
Alguns enxaquecosos podem apresentar as duas formas clínicas.
CRITÉRIOS DIAGNÓSTICOS DA ENXAQUECA
Critérios para o diagnóstico da enxaqueca (ICHD-II, 2004):
1.1 enxaqueca ou migrânea sem aura
A. Pelo menos cinco ataques que preenchem os critérios B a D
B. Cefaleia durando 4-72 horas (sem tratamento ou com tratamento ineficaz)
C. Cefaleia preenche ao menos duas das seguintes características:
1. localização unilateral;
2. caráter pulsátil;
3. intensidade moderada ou forte (incapacitante);
4. exacerbada por ou levando o indivíduo a evitar atividades físicas rotineiras (por exemplo, caminhar ou subir escada).
D. Durante cefaleia, pelo menos um dos seguintes sintomas:
1. náusea e/ou vômitos;
2. fotofobia e fonofobia.
E. Não atribuída a outro transtorno
1.2. Enxaqueca ou migrânea com aura
A. Pelo menos duas crises preenchendo os critérios B a D
B. Aura consistindo em pelo menos um dos seguintes sintomas, mas nenhuma paresia:
1. Sintomas visuais completamente reversíveis, incluindo características positivas (luzes tremulantes, manchas ou linhas) e/ou características negativas (perda de visão);
2. Sintomas sensitivos completamente reversíveis, incluindo características positivas(formigamento) e/ou características negativas (dormência);
3. Disfasia completamente reversível.
C. Pelo menos dois dos seguintes sintomas:
1. Sintomas visuais homônimos e/ou sintomas sensitivos unilaterais;
2. Pelo menos um sintoma de aura desenvolve-se gradualmente em ≥ 5 minutos e/ou diferentes sintomas de aura ocorrem em sucessão em ≥ 5 minutos;
3. Cada sintoma dura ≥ 5 minutos e ≤ 60 minutos.
D. Cefaleia preenchendo critérios de B a D para 1.1 Migrânea sem aura começa durante a aura ou a sucede com intervalo de até 60 minutos
E. Não atribuída a outro transtorno
Diagnóstico
O diagnóstico da enxaqueca é clínico, não havendo marcadores biológicos para confirmá-lo. Mesmo outros exames complementares (registros gráficos, exames de imagem ou angiografia cerebral) não contribuem para firmar o diagnóstico, sendo, entretanto, úteis para o descarte de patologias estruturais que provocam cefaleia semelhante a enxaqueca.
A avaliação de um paciente com cefaleia depende fundamentalmente de uma história cuidadosa e de exame clínico pormenorizado portanto é imprescindível a anamnese , que é uma palavra derivada do grego e significa nova lembrança.
O diagnóstico diferencial da enxaqueca deve ser feito com outras cefaleias primárias: cefaleia tipo tensional episódica, cefaleia em salvas, hemicrania contínua , etc.
Particularmente na enxaqueca com aura deve ser considerado o diagnóstico diferencial com manifestações epilépticas e com os ataques isquêmicos transitórios.
Tratamento
O tratamento desse tipo de cefaleia deve ser personalizado: isso significa que devemos tratar o enxaquecoso e não a enxaqueca.
O manejo terapêutico desse doente requer uma abordagem abrangente, levando em conta seu perfil psicológico, seus hábitos de vida, a presença de fatores desencadeantes, o tipo de crise e a sua frequência, duração e intensidade.
É importante considerar no tratamento as medidas gerais e as medidas farmacológicas.
Deve-se explicar ao paciente, em termos acessíveis, o que é a enxaqueca e o que pode ser feita par tratá-la.
Evitar fatores desencadeantes, desde que detectados, é muito importante no êxito do tratamento.
O tratamento farmacológico do enxaquecoso deve ser feito sempre por médico, entretanto, somente 60% dos pacientes procuram auxílio especializado e muitos apelam para a automedicação ou aceitam a recomendação do balconista da farmácia ou de um vizinho ou de um colega de trabalho, também sofredor do mesmo mal.
Os riscos desse comportamento são óbvios: efeitos adversos das drogas, cefaleia crônica diária pelo uso regular de analgésicos e a não realização do tratamento profilático.
O tratamento farmacológico pode ser desdobrado em sintomático (tratamento da crise) e profilático.
O manejo das crises é possível por meio de certos procedimentos, entretanto, nas fortes ou muito fortes, prolongadas ou de recorrência muito frequente, o tratamento farmacológico de impõe.
Os recursos farmacológicos incluem medicamentos não-específicos (analgésicos comuns, anti-inflamatórios não-esteroidais), e medicamentos específicos e seletivos (triptanos).
Com exceção dos triptanos, os demais medicamentos devem se associar drogas adjuvantes (metoclopramida, domperidona), com o objetivo de combater a náusea e o vômito.
O uso de analgésico deve ser feito no início da crise, comumente associado a drogas gastrocinéticas e antieméticas. Se sintomas como náusea e/ou vômito são de instalação precoce nas crises, devemos evitar as drogas de apresentação oral e utilizar formas alternativas de apresentação (spray nasal , ampolas, comprimidos sublinguais ou disco liofilizado).
Nas formas moderadas dá-se preferência a analgésicos comuns (ácidos acetilsalicílico, paracetamol, dipirona), associados aos anti-inflamatórios não-esteroidais (naproxeno sódico, ibuprofeno, diclofenaco).
Os analgésicos narcóticos (codeína, derivados da morfina) devem ser evitados, mas poderão ser utilizados na gestante enxaquecosa e como medicação de resgate.
Nas crises fortes ou muito fortes, ou quando o pico de dor é rapidamente alcançado, deve-se lançar mão de drogas mais potentes no combate à dor (triptanos), associado a anti-inflamatórios.
O tratamento profilático deve ser feito tendo em mira vários objetivos: aliviar o paciente do sofrimento e com isso melhorar a sua qualidade de vida; evitar a sua incapacidade temporária (física e intelectual), e evitar o uso prolongado e, às vezes, abusivo de analgésicos, que além de efeitos adversos (potencialmente perigosos) podem induzir um quadro de cefaleia secundária crônica.
Os critérios fundamentais para a instituição do tratamento profilático são de três ordens: frequência, intensidade e duração das crises.
A conduta preconizada para iniciar esse tipo de tratamento é a ocorrência de, pelo menos, uma a duas crises/mês, entretanto, crises de longa duração (dois a três dias). e de grande intensidade podem justificar um tratamento de manutenção, mesmo com crises mais espaçadas.
As drogas profiláticas de primeira escolha são os betabloqueadores, antidepressivos tricíclicos, inibidores de recaptação de serotonina e os anticonvulsivantes divalproato de sódio e o topiramato, e ainda os bloqueadores dos canais de cálcio.
Das cinco classes dos bloqueadores de canal de cálcio, o único comprovadamente eficaz é a flunarizina e dos bloqueadores beta- adrenérgicos, o mais eficaz é o propranolol.
A toxina botulínica vem sendo avaliada no tratamento profilático da enxaqueca.
O tratamento profilático deve ser feito, na medida do possível, em regime de monoterapia, e excepcionalmente com drogas associadas.
O Ambulatório de Cefaleia recebe encaminhamentos do Departamento Regional de Saúde IX do Estado de São Paulo.

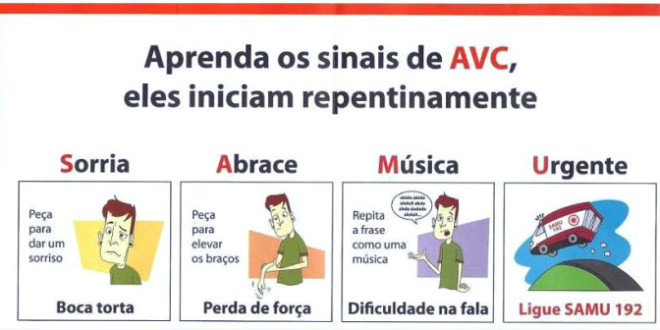
 Seminário apresentado pelos alunos do 4º ano do curso de medicina da Famema Artur B. Batalhão e Fernanda de O. Igaras no Ambulatório Neurovascular- Ambulatório Mario Covas- disciplinas Neurologia e Educação em Ciências da Saúde.
Seminário apresentado pelos alunos do 4º ano do curso de medicina da Famema Artur B. Batalhão e Fernanda de O. Igaras no Ambulatório Neurovascular- Ambulatório Mario Covas- disciplinas Neurologia e Educação em Ciências da Saúde.